吞咽障礙是指將食物、液體和唾液從口腔送到胃入口過程中存在障礙。吞咽障礙通常發生在卒中的急性期,發生率可高達75%,不僅會嚴重影響生活質量,還會導致誤吸、吸入性肺炎、營養不良等并發癥,增加患者的病死率和不良預后。吞咽障礙的并發癥通常發生在卒中早期,因此及時處理非常重要。盡管吞咽障礙管理具有重要臨床意義,但多年來一直被忽視,這是因為以前缺乏證據或證據存在異質性。不過,這種情況已經發生了顯著變化,因為目前有許多研究為卒中后吞咽障礙的治療提供了證據。為了實施這些循證治療的方案,Bendix Labeit等人就腦卒中后吞咽障礙的治療策略進行綜述。該綜述發表在國際頂級醫學期刊《The Lancet Neurology》(IF:46.5,2024年4月)。一、飲食干預改變食物和液體的質地是解決吞咽困難的治療基石,其原理是不同粘稠度食團的吸入風險是不同的。調整食物性狀,如飲品增稠和將固體食物制成糊狀,是管理吞咽障礙的常用方法。研究顯示,飲品增稠會降低誤吸頻率,但改變質地也會導致咽部殘留物增加。采用個性化飲食干預措施,結合改變食物的質地,飲食處方的頻率與營養狀況的改善、身體功能的改善和住院時間的縮短獨立相關。攝入低質地食物與營養不良和肌少癥有關,這可能是由于質地改變降低了患者的食欲,以及降低了患者對這種飲食的可接受性程度。由于長期不良影響,改變質地最適合用于吞咽障礙急性期的短期早期干預。因此,吞咽功能訓練可以在吞咽障礙康復的早期開始。飲食干預措施應個體化,最好采用儀器診斷測試。在Panel 1中概述了國際指南中提出的治療建議。
Panel 1:自2017年以來發表的關于卒中后吞咽障礙治療的國際指南推薦意見歐洲卒中組織和歐洲吞咽障礙學會卒中后吞咽障礙診斷和治療指南根據合理的吞咽評估,推薦攝入改變質地的飲食。吞咽障礙管理推薦行為吞咽訓練,針灸,口服營養補充劑,存在營養不良風險者給予腸內營養,同時進行口腔健康干預。推薦在臨床試驗環境中進行藥物和神經刺激治療。歐洲臨床營養與代謝學會神經病學臨床營養指南存在營養不良風險的患者推薦口服營養補充劑。該指南指出,關于質地改良飲食和液體增稠對結局影響的數據不足。因此,只有在吞咽評估后,以及在監測液體平衡和營養攝入時,才推薦使用質地改良飲食和液體增稠,對于預期長期嚴重吞咽障礙患者,推薦采用早期腸內管飼,當腸內喂養超過28天時,推薦進行經皮內鏡下胃造口置管。二、營養干預營養干預的目標是防止營養不良的負面影響。對于無法吞咽食物、液體或藥物的嚴重吞咽障礙患者,有必要進行管飼,以確保攝入足夠的蛋白質和熱量。低熱量腸內營養與死亡率增加有關。考慮到實用性,卒中后不立即進行更具有創傷性的經皮內鏡胃造口術(percutaneous endoscopic gastrostomy, PEG),因為大多數患者的經口進食在30天內恢復。因此,如果在卒中的穩定期預計管飼時間超過28天,則應進行PEG。鑒于卒中后營養不良的危害,以口服補充劑的形式提供額外的能量是一種營養干預措施。個體化的營養支持,包括監測熱量攝入,可能會改善一些患者的營養狀況。總之,嚴重吞咽障礙患者應考慮早期管飼并攝入足夠的熱量。如果管飼需要超過4周,應考慮PEG。此外,應密切監測和個體化管理熱量攝入。只有在口服攝入足夠安全的情況下,才應在一些有營養不良風險的患者中使用口服補充營養。三、口腔衛生吸入含口腔病原體污染的唾液是急性腦卒中患者發生吸入性肺炎的關鍵機制。根據這一機制,研究人員發現,腦卒中后口腔細菌(如大腸桿菌、肺炎克雷伯菌和銅綠假單胞菌)的濃度增加,出院時的總細菌水平與肺炎有關。口腔衛生干預的目的是減少口腔病原體的定植。在一項隨機對照試驗中,強化口腔衛生后,肺炎的發病率從32%下降到14%(p=0.052)。在一項回顧性觀察性研究中,與沒有系統性口腔護理的時期相比,實施系統性口腔護理與肺炎顯著減少有關。在不同的護理時期(不同程度的強化牙科護理),肺炎減少的比值比從0.24到0.49不等。一項納入了口腔衛生干預研究的薈萃分析,發現降低了肺炎發生率(p=0.06),口腔健康結局也有所改善。因此,對于卒中后吞咽障礙患者,應在現有護理能力范圍內盡可能優化口腔衛生。
四、行為療法行為療法是吞咽障礙患者最廣泛使用的治療方法,旨在通過特定的行為訓練和技術手段來改善患者的吞咽功能。下頦抗阻力訓練可提高吞咽的安全性和經口攝入量。Shaker練習可以改善滲透-誤吸評分量表評分和功能性經口攝食。吞咽相關器官的肌肉訓練可以改善舌肌力量和口咽參數,增加功能口腔攝入。吸氣和呼氣肌肉訓練可以改善咳嗽反射和吞咽功能,降低呼吸道并發癥的風險。針灸也具有積極的治療效果,但由于方法學的異質性,缺乏高質量的方法學,以及針灸治療的機制尚不清楚,所以針灸治療的證據水平質量較低。總之,有幾種方案可用于吞咽障礙的行為治療。簡單易行的練習方案可以改善卒中后吞咽障礙,包括下頦抗阻力訓練、shaker練習和呼氣肌肉力量訓練(圖1)。行為治療應基于個體化的吞咽障礙,并在治療過程中根據具體情況評估其有效性。
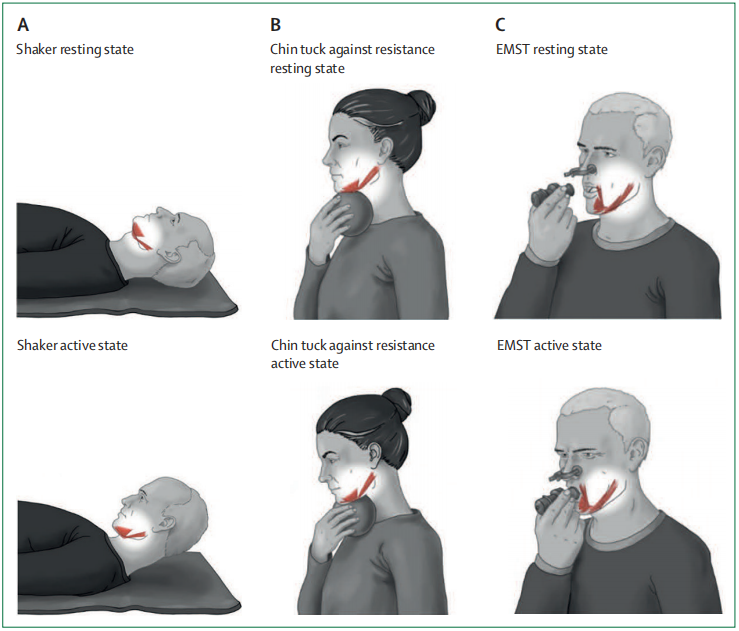
圖1:卒中后吞咽障礙的行為吞咽練習
(A)shaker練習,患者平躺在地板上,使用舌骨上和舌骨下肌群抬頭1分鐘,休息1分鐘,做3個循環,之后以連續的動作抬起頭部30次,不需要保持,一天三次,持續六周。
(B)下頦抗阻力訓練(Chin tuck against resistance,CTAR),即低頭對抗阻力(即放置在下巴下方的物體),涉及到舌骨上肌群和舌骨下肌群。每次訓練必須重復練習幾次。
(C)呼氣肌力量訓練(Expiratory-Muscle-Strength-Training,EMST),需要咽肌群參與,將空氣吹入具有阻抗的設備。每次訓練必須重復練習幾次。
五、藥物治療盡管發現了有希望的結果,但由于薈萃分析缺乏明確證據,藥物治療僅能在研究環境中使用。藥物治療包括在外周感覺水平或中樞神經系統水平對吞咽具有神經調節作用的藥物。辣椒素是一種作用于外周的吞咽障礙治療藥物,是一種藥物感覺刺激的方法。辣椒素是TRPV-1受體的激動劑,并介導神經肽物質P從感覺神經末梢的釋放。在一項隨機對照試驗中,對辣椒素聯合冰塊與單獨冰塊刺激進行了比較,咽水試驗和臨床吞咽評估結果顯示干預組的吞咽障礙有更大的改善。另一項隨機對照試驗研究了辣椒素聯合觸覺熱刺激的作用,發現干預組的吞咽功能比對照組改善更明顯。使用辣椒素溶液霧化方案可以改善咳嗽功能和減少咽部殘留。除了辣椒素外,胡椒堿和薄荷醇也能夠改善不同病因吞咽障礙患者的吞咽功能。其他種類的藥物也正在研究中,結果不具結論性,包括血管緊張素轉換酶(ACE)抑制劑,它可以抑制P物質的降解并使咳嗽反射敏感(ACE抑制劑的已知副作用),還有多巴胺能藥物,它可以縮短吞咽反應的潛伏期。六、神經刺激外周和中樞神經刺激方法可誘導吞咽網絡神經可塑性的改變,改善卒中后的吞咽功能,建議在臨床試驗設置中優先使用這些神經刺激方法(見Panel 2)。Panel 2:神經刺激技術無創腦刺激經顱直流電刺激(Transcranial direct current stimulation,tDCS)和重復經顱磁刺激(Repetitive transcranial magnetic stimulation,rTMS)是無創的腦刺激方法。在tDCS中,電流通過電極施加在顱骨上,可逆地影響皮層的興奮性。具體效果取決于電極放置的極性。陽極刺激增加皮質興奮性,陰極刺激則降低皮質興奮性。在rTMS中,放置在頭皮上的線圈產生磁場。不同刺激頻率的磁場具有促進或降低皮層興奮性的作用。高頻rTMS(>5Hz)通常會增強皮層的興奮性,低頻rTMS(1Hz)則會抑制皮層的興奮性。除了用于吞咽障礙的康復治療,這些方法也適用于調節各種神經和精神疾病的大腦活動。口咽外周刺激方法咽腔電刺激(Pharyngeal electrical stimulation,PES)和神經肌肉電刺激(neuromuscular electrical stimulation,NMES)是對咽部和吞咽肌的外周刺激。在PES中,電流通過導管施加到咽下部的粘膜,進行感覺刺激。NMES應用于頸部,通過經皮刺激軸突運動或感覺神經末梢和肌纖維來激活參與吞咽功能的神經或肌肉。雖然周圍神經刺激過程的確切機制尚未完全闡明,但據信這些技術可能對整個吞咽網絡產生次級(secondary)調節作用。經顱直流電刺激經顱直流電刺激(Transcranial direct current stimulation,tDCS)對卒中后吞咽障礙康復有積極作用。在亞組分析中,發現不同刺激部位的療效存在差異。在一項薈萃分析中,患側、健側和雙側陽極(興奮性)刺激均有積極效果,其中刺激健側比刺激患側的效果更好。在另一項薈萃分析中,發現只有健側興奮性刺激能改善吞咽障礙。相比之下,有一項薈萃分析認為,刺激患側比刺激健側的效果更明顯。還有一項薈萃分析則發現兩者沒有差異。個別研究表明,tDCS 對腦干卒中患者的吞咽障礙也有積極影響。這些患者吞咽功能的改善可能是通過促進皮質神經可塑性介導的。
重復經顱磁刺激
各種薈萃分析得出結論,重復經顱磁刺激(Repetitive transcranial magnetic stimulation,rTMS)可以改善吞咽功能。在亞組分析中,報告了刺激特定位置和卒中所在半球的療效沒有差異,或患側高頻刺激與健側刺激相比療效更大。此外,隨機對照試驗的結果表明,刺激小腦也能改善吞咽障礙,rTMS的治療效果可能受到皮質延髓束結構完整性的調節。
神經肌肉電刺激
神經肌肉電刺激(Neuromuscular electrical stimulation,NMES)對吞咽功能有治療作用。一項研究調查了不同的電極放置方案,結果表明,與垂直放置電極相比,水平放置在舌骨上和舌骨下肌肉的電極治療效果更好。在另一項研究中,與舌骨下電極放置相比,舌骨上電極放置患者的滲透和吸入減少。在另一項試驗中,通過吞咽造影檢查進行評估,同時接受頜下肌和舌骨上肌刺激的組別與僅接受舌骨上肌刺激的組別在總體吞咽障礙嚴重程度上沒有差異。
咽電刺激
咽電刺激(Pharyngeal electrical stimulation,PES)可改善吞咽功能,并提高鼻飼管拔除比例。一項薈萃分析結果顯示,咽部電刺激對吞咽功能產生了積極影響,只是差一點才能達到統計學顯著性閾值。盡管如此,來自兩項研究針對氣管切開患者的數據顯示,咽部電刺激有利于拔除氣管切開套管。在另一項薈萃分析中,同時對氣管切開和未切開氣管的患者進行評估,結果表明咽部電刺激對吞咽障礙的改善具有顯著的統計學意義(去管成功被視為一種治療效果)。因此,在評估咽部電刺激的治療效果時,區分重癥氣管切開患者和病情較輕的非氣管切開患者至關重要。在一項試驗中,患者在拔管后4小時內接受刺激,與假刺激相比,咽電刺激可改善拔管后吞咽障礙、降低肺炎發病率、減少出院時管飼需求并縮短住院時間。
神經刺激方法的選擇
神經刺激對吞咽功能有積極作用,但哪種方法最適合哪些患者群體?
兩項比較不同神經刺激方法效果的薈萃分析得出結論,rTMS對吞咽功能的影響最大,排在神經肌肉電刺激和tDCS前面,而對咽部電刺激沒有顯示出統計學上的顯著影響。與這一發現一致,另一項側重于tDCS和rTMS的薈萃分析顯示rTMS治療效果最好。一項薈萃分析還顯示rTMS的效果最好,其次是咽部電刺激和tDCS,而沒有分析神經肌肉電刺激。咽部電刺激療效差異的一個原因是,除了關注吞咽評分外,后一項meta分析還將拔除氣切套管作為結局參數。在同一薈萃分析中,根據刺激定位調查了無創腦刺激的效果。雙側刺激效果最大。對于單側刺激,tDCS和rTMS的結果是不同的,rTMS對患側的影響更大,而tDCS僅對健側的影響具有統計學意義。一項針對40名卒中患者的試驗表明,rTMS聯合神經肌肉電刺激可以產生額外的積極治療反應。產生部分矛盾結果的原因可能是刺激頻率、刺激靶點、刺激目標、持續時間和重復次數不同,以及研究隊列的差異。此外,作為吞咽障礙的恢復機制,補償性神經可塑性存在不同的理論模型甚至部分矛盾的理論模型,導致不同的刺激方案(圖2)。由于部分數據相互矛盾,需要進一步研究。

圖2:單側卒中后吞咽障礙恢復的假設模型及其相應的無創腦刺激方案在健康大腦中,吞咽的大腦活動表現在雙側感覺運動皮層和小腦(從綠色到黃色的彩色區域,活性逐漸增加)。在健側代償模型中,單側卒中后吞咽網絡被破壞(紅色同心圓)。根據該模型,吞咽功能的恢復主要由健側半球的神經可塑性驅動。因此,興奮性健側刺激將促進吞咽障礙的康復。在半球間抑制模型中,健側半球對患側半球產生抑制作用。因此,根據該模型,對健側半球進行抑制性刺激或對患側半球進行興奮性刺激可促進吞咽障礙的康復。在神經機能聯系不能模型中,雙側興奮性刺激或小腦興奮性刺激可促進吞咽網絡的恢復。
從實用的角度來看,考慮到各種方法的優缺點,可以得出進一步的結論,即它們對某些患者的適用性:PES特別適用于卒中、咽感覺減退和吞咽反射延遲的氣管切開患者。tDCS和NMES可作為行為干預的輔助治療手段。TMS作為行為干預的輔助手段,對技術要求較高,通常需要將患者送至專業機構,病情嚴重但穩定的患者可以考慮使用TMS。七、結論與展望卒中后吞咽障礙的早期治療對于降低死亡率和改善患者生活質量至關重要。現有的各種基本療法應大規模應用。此外,還有一些療效證據越來越多的附加療法需要進一步探索,特別是在臨床試驗環境中。圖 3 列出了根據腦卒中入院時間量身定制的吞咽障礙治療關鍵管理方案。圖3:吞咽障礙綜合管理 PEG:經皮內鏡胃造口術對于吞咽障礙的康復,從機制的角度來看,考慮到吞咽的雙中心特征,神經可塑性介導的康復潛力特別高。更詳細地了解吞咽障礙康復中的中樞控制和神經可塑性將推動神經刺激的進一步發展。為此,結合臨床和神經影像學研究是至關重要的。此外,將循證療法應用于臨床實踐也非常重要。越來越多的儀器診斷使臨床醫生能夠描述吞咽障礙患者的表現,從而深入了解吞咽障礙的機制模式。除了描述吞咽障礙的表現特征外,未來可能會對吞咽障礙的個體原因進行更詳細的探索。這種細致入微的探索將對制定適當的治療干預措施發揮關鍵作用。考慮吞咽障礙的原因和機制,將有助于促進個性化治療。

