自20世紀(jì)80年代以來(lái),經(jīng)顱磁刺激(TMS)一直被用來(lái)研究從大腦到脊髓再到肌肉的運(yùn)動(dòng)信息的神經(jīng)纖維。2004年,中國(guó)臺(tái)灣學(xué)者黃英祖首次提出了θ突發(fā)刺激(TBS)模式可以針對(duì)運(yùn)動(dòng)皮層中的特定神經(jīng)元群,并證明它是安全的。[1] 隨后,TBS的臨床應(yīng)用變得越來(lái)越廣泛并在相關(guān)疾病的治療中發(fā)揮了重要作用。
定義
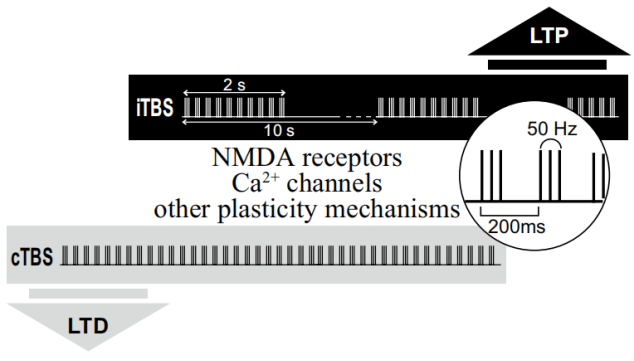
通過(guò)多年研究,最終確定TBS模式為:3個(gè)50Hz的爆發(fā)刺激為一叢或簇,叢或簇間以5Hz的間隔頻率刺激,總共600脈沖,刺激強(qiáng)度為80%AMT。當(dāng)連續(xù)刺激時(shí),持續(xù)時(shí)間為40秒(600個(gè)脈沖),稱為連續(xù)爆發(fā)刺激或“cTBS”,該模式刺激會(huì)分別在刺激后導(dǎo)致MEP和皮質(zhì)脊髓活動(dòng)的LTD樣減少并持續(xù)20或60分鐘。相反,間歇性爆發(fā)刺激(iTBS)中連續(xù)刺激2s,間歇8s,總共600脈沖,用時(shí)190s。該模式導(dǎo)致MEP大小和興奮性的顯著LTP樣增加,持續(xù)20分鐘。[2][3]
機(jī)制
最初的研究涉及測(cè)試皮層內(nèi)的抑制和興奮性電路以及H反射。低強(qiáng)度的刺激、短潛伏期的刺激效果,以及GABAa誘導(dǎo)的皮層內(nèi)抑制效果的證明,TBS對(duì)H反射沒(méi)有任何影響,表明TBS作用效果在皮層的。
根據(jù)在細(xì)胞水平上描述的突觸后可塑性機(jī)制,建立了一個(gè)解釋θ突發(fā)刺激的雙向效應(yīng)的原始模型,該模型已被使用NMDA拮抗劑和鈣阻斷劑的藥理學(xué)研究所支持。
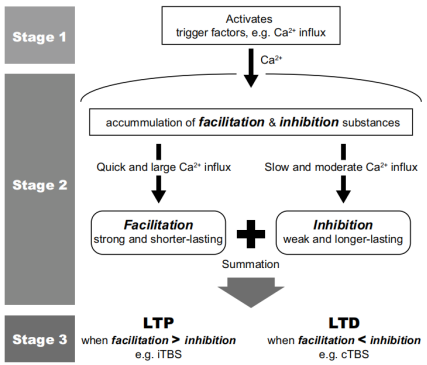
然而,最近的研究表明,除了理論模型中描述的谷氨酰胺能途徑外,GABA能回路也參與其中。磁共振光譜顯示,GABA,而不是谷氨酰胺,被cTBS顯著地改變。此外,已知GABA的釋放參與了iTBS誘導(dǎo)的增效,TBS的作用可以通過(guò)阻斷GABA能受體來(lái)調(diào)節(jié)。另一方面,在動(dòng)物研究中發(fā)現(xiàn)TBS能誘導(dǎo)GABA能間神經(jīng)元的持久性變化。因此,需要根據(jù)這些最新發(fā)現(xiàn)對(duì)TBS的新的作用機(jī)制進(jìn)行研究。
抑郁癥的最新臨床應(yīng)用
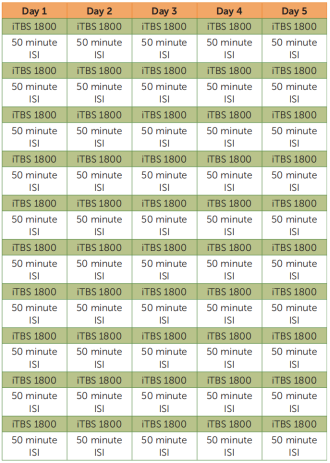
抑郁癥在全世界的發(fā)病率逐年遞增并成為致殘致死的主要原因,一半的抑郁癥患者為難治性抑郁癥。間歇性θ爆發(fā)刺激(iTBS)被美國(guó)食品和藥物管理局批準(zhǔn)用于治療耐藥性抑郁癥,但由于療效不理想和持續(xù)時(shí)間僅為6周而受到限制。斯坦福加速智能神經(jīng)調(diào)節(jié)療法(SAINT)是一種基于TBS治療難治性抑郁癥的新療法,最近由斯坦福大學(xué)醫(yī)學(xué)院開(kāi)發(fā)并發(fā)表在《美國(guó)精神病學(xué)雜志》。其特點(diǎn)是,在連續(xù)5天的時(shí)間里,刺激強(qiáng)度為90%的靜息運(yùn)動(dòng)閾值,以每天10次的方式進(jìn)行50次iTBS治療(每次1800個(gè)脈沖,50分鐘的間隔)。[4] 研究結(jié)果發(fā)現(xiàn),治療后患者的蒙哥馬利-奧斯伯格抑郁癥評(píng)定量表得分明顯下降,且無(wú)不良反應(yīng)。研究發(fā)現(xiàn),該療法對(duì)難治性抑郁癥的治療具有明顯的有效性和安全性。SNT是一種高劑量的iTBS方案,在功能連接性引導(dǎo)下的靶向治療,比假性刺激對(duì)治療性抑郁癥更有效。而該團(tuán)隊(duì)最近更新了他們的研究結(jié)果,一項(xiàng)隨機(jī)雙盲對(duì)照試驗(yàn)也證明了該療法的有效性,接下來(lái)他們將進(jìn)一步比較該療法與不同療法的功效差異。[5]
總的來(lái)說(shuō),θ爆發(fā)刺激的開(kāi)發(fā)是為了能夠快速誘導(dǎo)大腦皮層區(qū)域興奮性和功能的持久變化。這種技術(shù)也面臨著在其他形式的非侵入性腦刺激技術(shù)中觀察到的可重復(fù)性挑戰(zhàn)。解決這些問(wèn)題需要對(duì)疾病發(fā)展過(guò)程和刺激技術(shù)本身有更深刻的探索,這將增加新興技術(shù)的臨床使用效率。盡管如此,TBS仍然是一種高效和安全的技術(shù),為人類健康和疾病治療提供了機(jī)會(huì)。
[1] Huang YZ, Rothwell JC. The effect of short-duration bursts of high-frequency, low-intensity transcranial magnetic stimulation on the human motor cortex. Clin Neurophysiol. 2004;115(5):1069-1075. doi:10.1016/j.clinph.2003.12.026
[2] Rounis E, Huang YZ. Theta burst stimulation in humans: a need for better understanding effects of brain stimulation in health and disease. Exp Brain Res. 2020;238(7-8):1707-1714. doi:10.1007/s00221-020-05880-1
[3]Huang YZ, Edwards MJ, Rounis E, Bhatia KP, Rothwell JC. Theta burst stimulation of the human motor cortex. Neuron. 2005;45(2):201-206. doi:10.1016/j.neuron.2004.12.033
[4]Cole EJ, Stimpson KH, Bentzley BS, et al. Stanford Accelerated Intelligent Neuromodulation Therapy for Treatment-Resistant Depression. Am J Psychiatry. 2020;177(8):716-726. doi:10.1176/appi.ajp.2019.19070720
[5]Cole EJ, Phillips AL, Bentzley BS, et al. Stanford Neuromodulation Therapy (SNT): A Double-Blind Randomized Controlled Trial. Am J Psychiatry. 2022;179(2):132-141. doi:10.1176/appi.ajp.2021.20101429